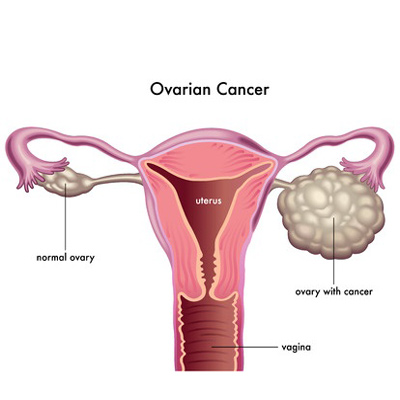
زنان دو عدد تخمدان دارند که در دو طرف رحمشان قرار دارد . هر یک از تخمدانها به اندازه ی یک بادام است . وظیفه ی تخمدان ها تولید تخمک و هورمونهای استروژن و پروژسترون است .
سرطان تخمدان ( ( Ovarian cancer نوعی از سرطان است که از تخمدان شروع میشود . این بیماری منجر به ایجاد سلولهای غیرعادی میشود که توانایی حمله یا گسترش به دیگر بخشهای بدن را دارند. معمولا سرطان تخمدان تا زمانی که به لگن خاصره و شکم گسترش نیابد ، شناسایی نمیشود . درمان سرطان تخمدان در این مرحله دشوارتر است و اغلب سرطان تخمدان در این مرحله باعث مرگ میشود . احتمال درمان موفقیتآمیز سرطان تخمدان در مراحل اولیه که سرطان محدود به تخمدان است ، بیشتر است . معمولا از جراحی و شیمیدرمانی برای درمان سرطان تخمدان استفاده میشود. ممکن است در آغاز این فرایند علائم مبهم یا غیرآشکار باشند ، اما با پیشرفت سرطان احتمال بروز علائم بیشتر شود. علائم میتوانند شامل نفخ ، درد لگن ، تورم شکم ، و دیگر علائم باشند.
سرطان هاي اپی تلیال تخمدان به دلیل آن که تا هنگام متاسـتاز معمـولاً بـدون علامـت بـاقی می مانند ، رایج ترین بدخیمی هاي تخمـدان هسـتند کـه در بـیش از دو سـوم بیمـاران در هنگـام تشـخیص در مراحـل پیشرفته ی بیماري هستند .
سـرطان تخمـدان یکـی از مباحـث عمده در حیطه جراحی است که نیاز به درمان جدي و غالبـاً پیچیده دارد و انرژي روانی و فیزیکی بیمـار را تحلیـل مـی بـرد. این سرطان ، نسبت به موارد بیماري در بین همه بـدخیمی هـاي دستگاه تناسلی زنان ، از بالاترین موارد مرگ و میر برخـوردار است .
آمار شیوع
ســرطان تخمــدان مهمتــرين عامــل مرگ و مير زنـان بـه علـت سـرطان هـاي دستگاه تناسلي اسـت . بـر طبـق گـزارش انجمن سـرطان آمريكـا ، سـاليانه 23400 مبتلاي جديد به موارد سـرطان تخمـدان افزوده ميشود و 3900 مورد از مبتلايان بــه ســرطان تخمــدان در ســال دچــار مرگ ومير ميشوند .
در سال ۲۰۱۲ ، شمار ۲۳۹۰۰۰ زن در سطح جهان به سرطان تخمدان مبتلا شدند که ۱۵۲۰۰۰ مورد تلفات به همراه داشت . طبق این آمار ، این بیماری به عنوان هفتمین نوع رایج سرطان و هشتمین عامل مرگ ناشی از سرطان در زنان شناخته شد . این بیماری نسبت به آفریقا و آسیا ، در آمریکای شمالی واروپا رایج تر است .
خطر بروز سرطان تخمدان در خلال زندگی زنان حدود 5/1 درصد و خطر مرگ به دلیل سرطان تخمدان تقریباً 1 درصد است . ایـن سـرطان ، ششمین سرطان زنان در کشورهاي غربـی اسـت و پنجمـین علت مرگ به دلیل سرطان در زنان ایالات متحده آمریکاسـت و در واقع سرطانی بسیار کشنده است .
علت ابتلا به سرطان تخمدان
ژن هـاي متعـددي در شـروع و پیـدایش ایـن سرطان دخیل هستند . در پژوهش هاي گسترده ، جهش در KRAS BRAF و p53 بـه اثبـات رسـیده است . از سوي دیگر افرادي که براي ژن BRCA1 و BRCA2 هتروزیگوت بوده اند ، مستعد ابـتلا بـه این نوع سرطان هستند .
همچنین تغییرات ریز RNA که بیان ژن را کنترل می کند ، در این سرطان بـه چشـم می خورد . تغییر در الگوي متیله شدن در ناحیه پروموتر ژن ها نیـز از دیگـر پیشـامدهاي سـرطان تخمدان است . به ویژه ، بیش متیله شدن در پروموتر ژن هـاي سـرکوبگر تومـور رخ مـی دهـد و موجـب خاموشی ژن می شود . از این رخداد می توان به عنوان نشانگر جهت تشخیص زود هنگام استفاده کـرد .
حدود ۱۰٪ موارد بیماری در پی ریسک وراثتی به وجود میآیند و در کسانی رخ میدهد که جهش ژنتیکی BRCA1 دارند . همچنین کسانی که BRCA2 حدود ۵۰٪ احتمال دچار شدن به سرطان تخمدان را دارند جزء این جمعیت هستند .
خطر ابتلاء به سرطان تخمدان در کسانی که بیشتر تخمکگذاری میکنند بیشتر است ؛ بنابراین کسانی که هیچ وقت فرزندی نداشتهاند در معرض خطر بالاتری هستند . همچنین کسانی که تخمک گذاریشان در سنین پایینتری آغاز میشود یا در سن بالاتری یائسه میشوند نیز در معرض چنین خطری هستند .
دیگر عوامل خطر شامل این موارد هستند:
هورمون درمانی پس از یائسگی
داروهای باروری
افزایش سن
مصـرف زیـاد چربی هاي اشباع شـده حیـوانی
چاقی
سندرم تخمدان پلی کیستیک
استفاده از وسایل داخل رحمی
استعمال دخانیات .
عواملی که خطر ابتلاء را پایین میآورند شامل این موارد هستند:
کنترل هورمونی
بارداری
زایمان های متعدد
قرص های ضد بارداری
مصرف روزانهی آسپرین
بستن لولههای رحمی
شیردهی
همچنین عوامل محیطی بسیاری در ایجاد این بیماری نقش دارند که یکی از آنها ، عدم دریافت نور کافی توسط افراد مبتلا است . ویتامین D و متابولیت های آن نه تنها برای متابولیسم استخوان و عملکرد کلسیم ضروری است ، بلکه مطالعات اپیدمیولوژیکی بسیاری نشان دهندهی این واقعیت است که خطر ابتلا به سرطان تخمدان ، در نتیجه ی کاهش تولید ویتامین D صورت میپذیرد .
مسیر بیولوژیکی ویتامین D شامل مسیرهای بیولوژیکی گستردهای مانند تقسیم سلولی ، تمایز و مرگ سلولی است . ژن کد کننده ی ویتامین D دارای نوکلئوتید های متعددی است و تغییر در یک نوکلئوتید (SNP ) آن باعث افزایش خطر ابتلای افراد به سرطان تخمدان میشود . بنابراین ایجاد موتاسیون و یا هر گونه تغییر در ساختار ژن کد کننده گیرندهی ویتامین ( VDR ) D ، مانع انجام عملکرد صحیح آن و در نتیجه ، کاهش دریافت ویتامین D و افزایش خطر ابتلا به سرطان تخمدان میشود .
بعد از اتصال لیگاند به گیرندهاش ، بیان بعضی از ژن های درگیر در نگهداری و حفظ و تکثیر سلولها تغییر کرده و در نتیجه این ژن ها قادر به تنظیم تکثیر سلولی ، تمایز و مرگ سلولی میشوند . ویتامین D مانع تکثیر سلولی و در نتیجه افزایش روند مرگ سلولی و سرکوب سلول های سرطانی میشود ؛ بنابراین ایجاد پلیمورفیسم در این ژن باعث اختلال در عملکرد صحیح گیرندهی ویتامین D شده و در نتیجه ، عامل ممانعت کننده ی مرگ سلولی از بین رفته و پدیدهی سرطانی شدن اتفاق میافتد
غلظت ویتامین D در غذاهای طبیعی بسیار کم است و بیشترین مقدار ویتامین D در افراد از متابولیت های کلسترول در پوست در اثر تماس با نور خورشید تامین میشود . مطالعات انجام شده حاکی از افزایش تعداد مرگ و میر ناشی از ابتلا به سرطان تخمدان در مناطقی است که کمتر در معرض نور آفتاب قرار دارند .
علائم و نشانههای سرطان تخمدان
علائم اولیه :
علائم اولیه ی سرطان تخمدان ممکن است غیرقابل مشاهده یا ضعیف باشند . در بیشتر موارد ، علائم چند ماه قبل از تشخیص وجود دارد. علائم را میتوان با علت سندرم روده ی تحریک پذیر اشتباه گرفت. مراحل اولیه ی سرطان تخمدان بدون درد هستند .
تومورهای پرفیوای بدخیم (LMP ) که به عنوان تومورهای مرزی نیز شناخته میشوند ، باعث افزایش CA125 نمیشوند و با سونوگرافی قابل تشخیص نیستند . علائم معمول یک تومور LMP میتواند شامل : شکاف شکمی یا درد لگن باشد . به خصوص تودههای بزرگ تمایل به خوشخیم یا مرزی دارند.
نشانههای سرطان تخمدان عبارتند از :
درد یا ناراحتی در ناحیه کمر ، ناحیه ی شکمی یا لگن خاصره
قاعدگی نامنظم یا خونریزی پس از یائسگی
درد یا خونریزی پس از یا در طی رابطه جنسی
از دست دادن اشتها
خستگی
تغییر در عادات رودهای مانند یبوست یا اسهال
سوء هاضمه
سوزش سر دل
تهوع
علائم ادراری از جمله : ادرار مکرر و ادرار فوری
ورم یا نفخ شکم
احساس سیری زودهنگام پس از شروع به غذا خوردن
کاهش وزن
علائم ثانویه :
توده ی رو به رشد ممکن است باعث ایجاد درد در هنگام پیچش تخمدانی شود . علائم ممکن است به علت فشار دادن توده به اندام های دیگر شکم یا متاستازباشد . متاستاز ممکن است یک گره را ایجاد کند. به ندرت ، تراتوم میتواند سبب ایجاد سندرم تراتوم یا گلیوماتوز صفاقی شود. بعضی از افراد بعد از یائسگی ، منومورهراژی و خونریزی غیرطبیعی رحم در اغلب موارد تجربه میکنند .
سایر علائم رایج عبارتند از:
هیرسوتیسم
درد شکمی
ویرولیز شدن
توده ی آدنکس
الگوهاي انتشار سرطان تخمدان
نواحی که احتمال گسترش سرطان به آنها وجود دارد شامل این موارد هستند:
• دیوارهٔ شکم
• غدد لنفاوی
• ریهها
• کبد .
1- انتشار ترانس سلومیک : در این الگو سلول هاي سـرطانی ریزش کرده و در سطح حفره ی صفاق کاشـته مـی شـوند . ایـن سلول ها معمولاً مسیر گردشی مایع صفاق را دنبال می کنند . این راه رایــج تــرین و زودرس تــرین مســیر انتشــار ایــن سرطان است .
2- انتشار لنفاتیـک : روشـی رایـج اسـت کـه در بردارنـده ي گسترش تومور از راه لنف ، به ویژه در مراحل پیشرفته است .
3- انتشار خونی : انتشار خونی در زمان تشخیص رایج نیسـت . انتشار به پارانشیم اعضاي حیاتی مانند ریه ها ، کبـد ، تنهـا در 2 تا 3 درصد بیماران دیده می شود .
انواع سرطان تخمدان
نوع سرطان تخمدان ، به نوع سلولی بستگی دارد که سرطان از آن آغاز میشود . انواع سرطانهای تخمدان عبارتند از :
o تومورهای اپیتلیال ( سلولهای پوششی ) : این سرطان از لایهی نازک بافتی که سطح خارجی تخمدان را میپوشاند ، آغاز میشود . تقریبا ۹۰٪ سرطانهای تخمدان بهخاطر تومورهای اپیتلیال رخ میدهند .
o تومورهای استرومال : این سرطان در بافتی از تخمدان آغاز میشود که سلولهای تولیدکنندهی هورمونها در آنجا قرار دارند . این تومورها را میتوان نسبتا زودتر تشخیص داد . تقریبا ۷٪ تومورهای تخمدان ، استرومال هستند .
o تومورهای سلول جنسی : این سرطان در سلولهای تولیدکنندهی تخمک آغاز میشود . این نوع از سرطان تخمدان نادر است و معمولا در زنان جوان تر اتفاق میافتد .
تشخیص سرطان تخمدان
آزمونهای تصویربرداری مانند آزمون فراصوت و سی تی اسکن شکم و لگن خاصره که این آزمونها به تعیین اندازه ، شکل و ساختار تخمدان کمک میکنند .
آزمایش خون که به کمک آن میتوان پروتئینی به نام CA125 را پیدا کرد که در سطح سلولهای سرطانی تخمدان وجود دارد .
جراحی که در آن مایعات شکمی یا بخشی از بافت برای نمونه برداری و تأیید سرطان تخمدان برداشته میشود . جراحی رباتیک و جراحی با حداقل تهاجم نیز میتوانند از گزینههای مناسب باشند . اگر سرطان کشف شود ، ممکن است جراح بلافاصله شروع به جراحی کند تا حداکثر مقدار ممکن از سرطان را بردارد .
مراحل یا درجات سرطان تخمدان
پزشکان از نتایج جراحی برای تعیین وسعت و درجه ی سرطان استفاده میکنند . تعیین درجه و گستردگی سرطان کمک میکند تا درمورد گزینههای درمان ، تصمیم بهتری گرفته شود :
مرحله ی اول : سرطان در یک یا هر دو تخمدان مشاهده شود
مرحله ی دوم : سرطان به سایر نقاط لگن خاصره گسترش یابد
مرحله ی سوم : سرطان به شکم گسترش یابد
مرحلهی چهارم : گسترش سرطان به خارج از شکم
درمان سرطان تخمدان
تشخیص بیماری معمولاً از طریق آزمایش بافتبرداری تأیید میشود که این بافت طی عمل جراحی برداشته میشود .
روش هاي درمان این سرطان متعدد بوده و میتـوان بـه جراحـی همـراه بـا شـیمی درمـانی ، داروهـاي ضد رگ زایی ، هورمون درمانی و روش هاي جدیدتر مانند ژن درمـانی اشـاره کـرد .
درمان اولیه شامل جراحی ( برداشتن بیماری تا سر حد امکان ) و پس از آن شیمیدرمانی است . در برخی از موارد شیمی درمانی برای کوچک کردن سرطان قبل از عمل جراحی تجویز میشود .
صرف نظر از نوع درمان ، سرطان در برخی از مقاطع زندگی برخی از زنان بازمیگردد . درمان پس از عود ، معمولا شامل شیمیدرمانی هم هست . انتخاب شیمی درمانی بستگی به دوره ی زمانی عاری از سرطان از زمان شیمیدرمانی اولیه ( با داروهای پلاتینی ) دارد . اگر عود شش ماه پس از اتمام درمان اولیه با شیمی درمانی رخ دهد ، زنان با داروهای پلاتینی درمان میشوند . با این حال اگر عود سرطان قبل از شش ماه رخ دهد ، زنان با داروهای غیر پلاتینی تحت درمان قرار میگیرند ، چرا که داروهای پلاتینی بعید است تاثیر مجددی داشته باشند . در نهایت، اکثریت زنان در برابر هر گونه داروی شیمی درمانی مقاوم خواهند شد .
برخی از زنان هم از عوارض جانبی مربوط به داروهای شیمی درمانی و کیفیت پایین زندگی ( QOL ) به عنوان یک پیامد درمان رنج میبرند . بنابراین ، نیاز به درمانهای دارویی جدید تر با عوارض جانبی کمتر وجود دارد . در این زمینه ، هورمون درمانی آزمایش شده است . آگونیستهای هورمون آزادکننده هورمون لوتئینی ( LHRH ) هورمونهایی هستند که به غده ی هیپوفیز واقع در مغز برای جلوگیری از تولید این هورمون دستور میدهند و در نتیجه سلولهای تومور در تخمدان ، که ممکن است وابسته به این هورمون باشند ، نمیتوانند تحریک شود . آگونیستهای LHRH در عود اپی تلیالی تخمدان ( EOC ) استفاده شدهاند و برخی از مطالعات سمیت کمتر با این هورمونها را نشان دادهاند.
روش جدید تر ، ژن درمـانی است . در ژن درمـانی ایـن سرطان ، بیش تر از ناقلان آدنوویروس جهت انتقال ژن بـه درون بافـت مـورد نظـر اسـتفاده مـی کننـد. ژن هاي متعددي جهت ژن درمانی انتخاب و مورد پژوهش قرار گرفته انـد ، ژن Calponin h1 کـه بـه اکتین متصل شده و موجب پایداري آن می گردد ، ژن PNAS-4 که نقـشpro-apoptotic دارد ، ژن Rhob که به عنوان ژن بازدارنده ی تومور شـناخته مـی شـود و ژن Interleukin-12 Cytokin کـه یکی از فعال ترین سیتوکاین ها جهت القاء براي فعالیت ضد سرطانی دستگاه ایمنـی اسـت ، از آن جملـه است .
به تازگی مطالعات محققان مرکز سرطان تگزاس نشان داد که داروهای مسدودکننده ی بتا که برای کاهش فشار خون تجویز میشوند ، خواص ضد سرطانی دارند . هورمونهای استرس نقش مهمی در توسعه سرطان دارند . تحقیقات نشان میدهد داروهای مسدودکننده ی بتا که معمولاً برای کاهش فشار خون و بیماریهای قلبی تجویز میشوند ، با تأثیر بر هورمونهای استرس ، خواص ضد سرطانی دارند .
تاثیر این داروها در سرطان تخمدان و طول عمر بیماران به اثبات رسیدهاست . تحقیق بر روی هزار و ۴۲۵ زن مبتلا به سرطان تخمدان که از سال ۲۰۰۰ تا ۲۰۱۰ درمان شدهاند ، نشان میدهد که استفاده از یک داروی مسدودکننده ی بتا به نام پروپرانولول سبب طول عمر این افراد میشود .
غربال گری برای زنانی که ریسک متوسطی دارند پیشنهاد نمیشود ، چرا که شواهد کاهش مرگ و میر را ثابت نکردهاند و میزان بالای تستهای کاذب موجب عمل غیرضروری میشود که ریسکهای مخصوص به خود را دارد . ممکن است کسانی که در معرض ریسک بالایی هستند ، تخمدان خود را برای پیشگیری بردارند.
اگر سرطان تخمدان در مراحل اولیه باشد و مورد معالجه قرار گیرد ، ممکن است درمان شود . درمان معمولاً شامل ترکیبی از پرتودرمانی یا شیمیدرمانی است. نتیجه ی درمان به این عوامل بستگی دارد :
میزان گسترش بیماری و زیرگونه ی سرطانی که فرد به آن مبتلا است.
بهطور کلی ، میزان بقای پنج ساله در ایالات متحده حدود ۴۵٪ است . نتایج در کشورهای در حال توسعه بدتر هستند .
چگونه با سرطان تخمدان کنار بیاییم
تشخیص سرطان تخمدان میتواند برای بیمار بسیار دردناک باشد . در زیر توصیههایی آمده است که به شما کمک میکند تا بتوانید بهتر با این بیماری کنار بیایید و با آن مبارزه کنید :
کسی را برای درددل کردن پیدا کنید . ممکن است با دوست یا فردی از خانواده راحتتر صحبت کنید و احساس خود را درمیان بگذارید . درصورتی که گروههای حمایتی در نزدیکی شما وجود دارند ، مراجعه به آنها نیز باعث میشود تا حال بهتری داشته باشید . همچنین صحبت با کسانی که از این بیماری بهبود یافتهاند نیز میتواند روحیهتان را تقویت کند .
بگذارید دیگران به شما کمک کنند . روند درمان سرطان میتواند طاقتفرسا باشد . بگذارید دیگران بدانند که چگونه میتوانند به شما کمک کنند.
اهداف منطقی برای خود در نظر بگیرید . با تعیین اهداف ، احساس میکنید همهچیز تحت کنترلتان است . بهتر است اهدافی را انتخاب کنید که بتوانید به آن دست یابید .
زمان بیشتری را به خودتان اختصاص بدهید . غذای خوب بخورید ، آرامش داشته باشید و به اندازهی کافی استراحت کنید تا با کاهش استرس ، بهتر با سرطان مبارزه کنید .
منابع
* Seiden, Michael (2015). “Gynecologic Malignancies, Chapter 117”. MGraw-Hill Medical. Archived from the original on September 10, 2017. Retrieved June 24, 2017
* Ruddon, Raymond W. (2007). Cancer biology (4th ed. ed.). Oxford: Oxford University Press. p. 223. ISBN 978-0-19-517543-1.
* World Cancer Report 2014. World Health Organization. 2014. pp. Chapter 5.12. ISBN 9283204298.
* Piek JM, van Diest PJ, Verheijen RH (2008). “Ovarian carcinogenesis: an alternative hypothesis”. Adv. Exp. Med. Biol. Advances in Experimental Medicine and Biology. 622: 79–87. doi:10.1007/978-0-387-68969-2_7. ISBN 978-0-387-68966-1. PMID 18546620.
* Moyer, VA; U.S. Preventive Services Task, Force (Dec 18, 2012). “Screening for ovarian cancer: U.S. Preventive Services Task Force reaffirmation recommendation statement.”. Annals of internal medicine. 157 (12): 900–4. doi:10.7326/0003-4819-157-11-201212040-00539. PMID 22964825.
* Seiden MV (2012). “Gynecologic Malignancies”. In Longo DL, Kasper DL, Jameson JL, Fauci AS, Hauser SL, Loscalzo J. Harrison’s Principles of Internal Medicine (18th ed.). McGraw-Hill. ISBN 978-0-07-174889-6.
* Hoffman, Barbara L.; Schorge, John O.; Schaffer, Joseph I.; Halvorson, Lisa M.; Bradshaw, Karen D.; Cunningham, F. Gary (2012). “Epithelial
* Jemal A, Tomas A, Murrayt A et al. Cancer statislics J Clinic Cancer 2002 ; 52:23-47
* Negi E, Franceschi S, Tzonou A, et al. Pooled analysis of three European case – control studies of epithelial ovarian cancer. Reproductive factors and risk of epithelial ovarian cancer. Int J Cancer 1991 ; 46:50-56.
* Tung KH, Goodman MT, Wu AH, McDuffie K, Wilkens LR, Nomura AM, et al. Aggregation of ovarian cancer with breast, ovarian, colorectal, and prostate cancer in first-degree relatives. Am J Epidemiol. 2004;159 (8):750-758.
* Salazar-Martinez E, Lazcano-Ponce EC, Gonzalez LiraLira G, Escudero-De Los Rios P, Hernandez-Avila M. Nutritional determinants of epithelial ovarian cancer risk: a casecontrol study in Mexico. Oncology. 2002;63(2):151-157.
* Peterlik M, Grant W, Cross H. Calcium. Vitamin D and cancer. Anticancer Res. 2009; 29(9):3687-98
* Bethesda MD. Office of Dietary Supplements, National Institutes of Health; 2008. Dietary supplement fact sheet: vitamin D. Available from: http://dietary-supplements.info.nih. gov/factsheets/vitamind.asp
1.
* Rekha Wuntakal, Srividya Seshadri, Ana Montes, Geoff Lane. Luteinising hormone releasing hormone (LHRH) agonists for the treatment of relapsed epithelial ovarian cancer. 3. 2016; 2016
* https://www.mayoclinic.org/diseases-conditions/ovarian-cancer/symptoms-causes/syc-20375941
*http://www.cancer.gov/cancertopics/pdq/prevention/ovarian/HealthProfessional/page1/AllPages
نویسنده: هدیه جهاندیده (دانشجوی کارشناسی زیست شناسی )عمومی ورودی 96 دانشگاه محقق اردبیلی

2 نظرها